~医師募集~
リハビリテーション(以下リハビリ)に興味がある学生・研修医、また転科を考えている医師の皆さま。 リハビリ自体にあまり馴染みがない上に、リハビリ医となるとほとんど想像ができないと思います。 以下にごく簡単に説明させていただきます。
リハビリ医の特徴(※以下はほんの一部ですが、わかりやすいものを挙げました。)
①総合診療能力
②嚥下機能評価(嚥下内視鏡、嚥下造影検査)
③ボツリヌス療法
④神経生理学的検査(神経伝導検査、筋電図)
⑤義肢装具療法
リハビリ医は総合医、さらに需要が高い(①総合診療能力)
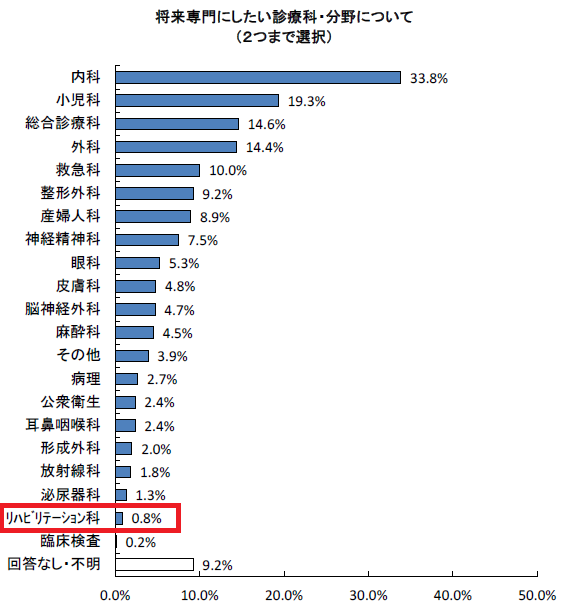
日本医師会総合政策研究機構(日医総研)は、全国の医学部生を対象に実施した「医学生のキャリア意識に関する調査」で、 専門にしたい診療科のベスト3は、①内科(33.8%)、②小児科(19.3%)、③総合診療科(14.4%)でした1)。昨今、総合 診療科の人気が高まっています。
総合医といえば、救急救命医、総合診療科、家庭医、プライマリケア医などが思い浮かびますが、リハビリ医もその中の 1つです。しかし、そのことはあまり知られていません。
リハビリ医療を必要とする高齢者、または脳卒中・脊髄損傷・骨関節疾患、循環呼吸器疾患等の患者は多様な合併症、 併存疾患を持っています。日々のリハビリ訓練やスケジュール順調に進めるためには、各疾患のコントロールは前提条件と なります。さらにリハビリ医には機能障害や能力低下を、広い視野で評価することが求められています。
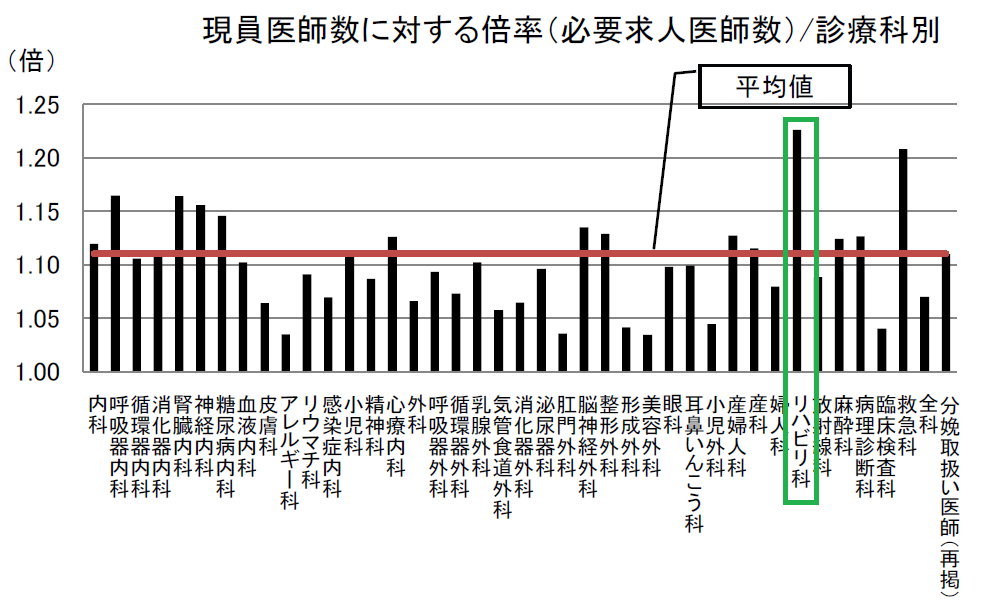
また、診療科毎の医師充足度((現役医師数+求人医師数)÷現役医師数=充足度)によると、リハビリ医は最も必要と されている診療科です2)。
リハビリ医によりリハビリ医療は変わる(リーダーシップ)
リハビリ医は、リハビリチーム医療のコーディネート役を担っています。リハビリ医はリハビリの開始時から、目標や入院期間を設定します。 リハビリが始まると、全身状態のコントロール、評価に基づくプログラムの作成・修正、家族面談、退院調整と多くの役割があります。実際、 リハビリ専門医が関わることで患者のアウトカムは有意に良くなることを示した報告もあります3)。また、看護師や療法士などのメンバーへの教育や、 システムの効率化を図るなど、チーム全体を発展に導く責任もあります。リハビリ医の働きは、患者の回復やチームの成長に大きく影響します。
リハビリ医は総合診療能力とリーダーシップを大いに発揮できます。
②嚥下機能評価
脳卒中・廃用症候群など様々な原因から生じる嚥下機能障害に対するリハビリは、回復期だけでなく、急性期の総合病院や慢性期の在宅医療でも非常に必要と されています。その客観的評価として、嚥下内視鏡や嚥下造影検査があり、リハビリ医が非常に期待されている役割です。
③ボツリヌス療法
脳卒中や脊髄損傷などの中枢神経障害後には、後遺症として、しばしば痙縮(手足のつっぱり・こわばり)が生じます。治療法の1つにボツリヌス療法があり、 脳卒中ガイドライン2015でもグレードAで推奨されています。当科では、より確実に治療対象の筋肉内に投薬できるように、電気刺激などで確認しています。麻痺・ 筋緊張・動作能力などから総合的に対象筋肉を選択することが、リハビリ医の強みです。
④神経生理学的検査(神経伝導検査、針筋電図)
リハビリ医学は,基本的には運動障害を診断,評価,治療する医学です.脳卒中をはじめとして,脊髄疾患,神経筋疾患,骨関節疾患,心疾患や呼吸器疾患など さまざまな疾患により運動障害が生じます。疾患の原因を診断し,その程度・機能予後・訓練効果を客観的に評価するために行います。特に針筋電図検査は痛みを 伴う検査であり、運動障害の状態から必要最小限の対象筋肉を選択していくことが必要とされます。
⑤義肢装具療法
義肢装具療法は、リハビリ医療の重要な役割を担っています。しかし、義肢装具といえば、後遺症に対しての代償手段のみと考えていませんか? もちろん、その目的で製作する場合もありますが、しばしば訓練目的で製作します。最近では、ボツリヌス療法や、慢性期の麻痺に対する電気刺激療法と 併用されることもあります。義肢装具は薬剤と同様に、医師が責任を持って処方します。リハビリ医は、麻痺・筋緊張・高次脳機能障害・動作能力だけではなく、 家屋環境・退院後の生活様式・全体のスケジュールなどから総合的に適切な装具の処方をする必要があります。
- 1) 坂口一樹 : 医学生のキャリア意識に関する調査. 日医総研ワーキングペーパー 2015; No.337
2) 病院等における必要医師数実態調査の概要 - 厚生労働省 2010.
3) リハビリテーション科専門医の関与の有無と患者のアウトカム —ADL改善度,ADL改善率および自宅退院率との関連— . リハビリテーション医学; Vol. 42 (2005) No. 4